Parodontologie
die "Rosa-Kosmetik"
Weiße Zähne, eingefasst in rosiges und festes Zahnfleisch – so stellen wir uns ein bezauberndes Lächeln vor.
Weiße Zähne, eingefasst in rosiges und festes Zahnfleisch – so stellen wir uns ein bezauberndes Lächeln vor.
denn die Mundschleimhaut gilt als Spiegelbild der gesamten körperlichen Gesundheit. Wissenschaftliche Studien zeigen einen Zusammenhang zwischen Entzündungen im Mundraum und Herzkreislauferkrankungen oder Diabetes mellitus. Die moderne Zahnmedizin ist daher für viel mehr zuständig als nur die Beseitigung von Zahnschmerzen.
ist eine entzündliche Erkrankung des Zahnhalteapparats. In Deutschland ist durchschnittlich jeder zweite Erwachsene betroffen, was die Parodontitis zu einer der häufigsten Infektionskrankheiten der Mundhöhle macht.
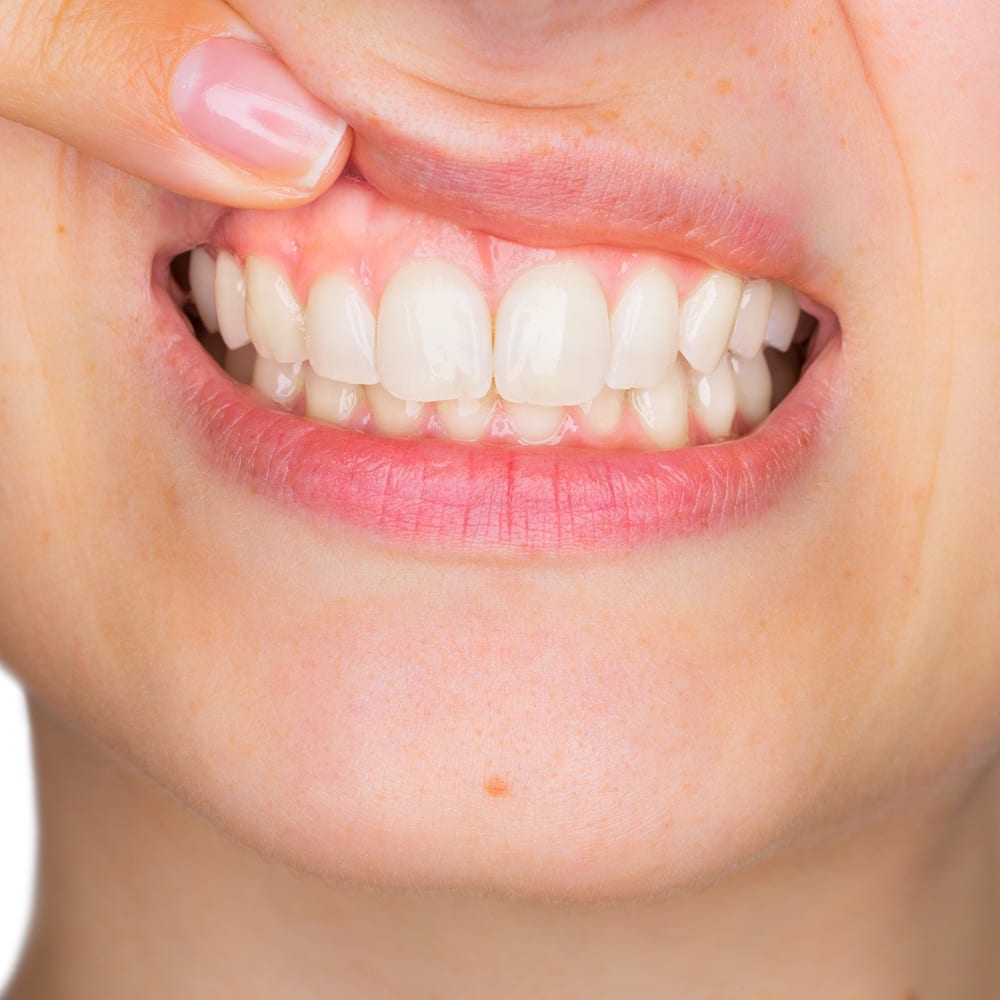
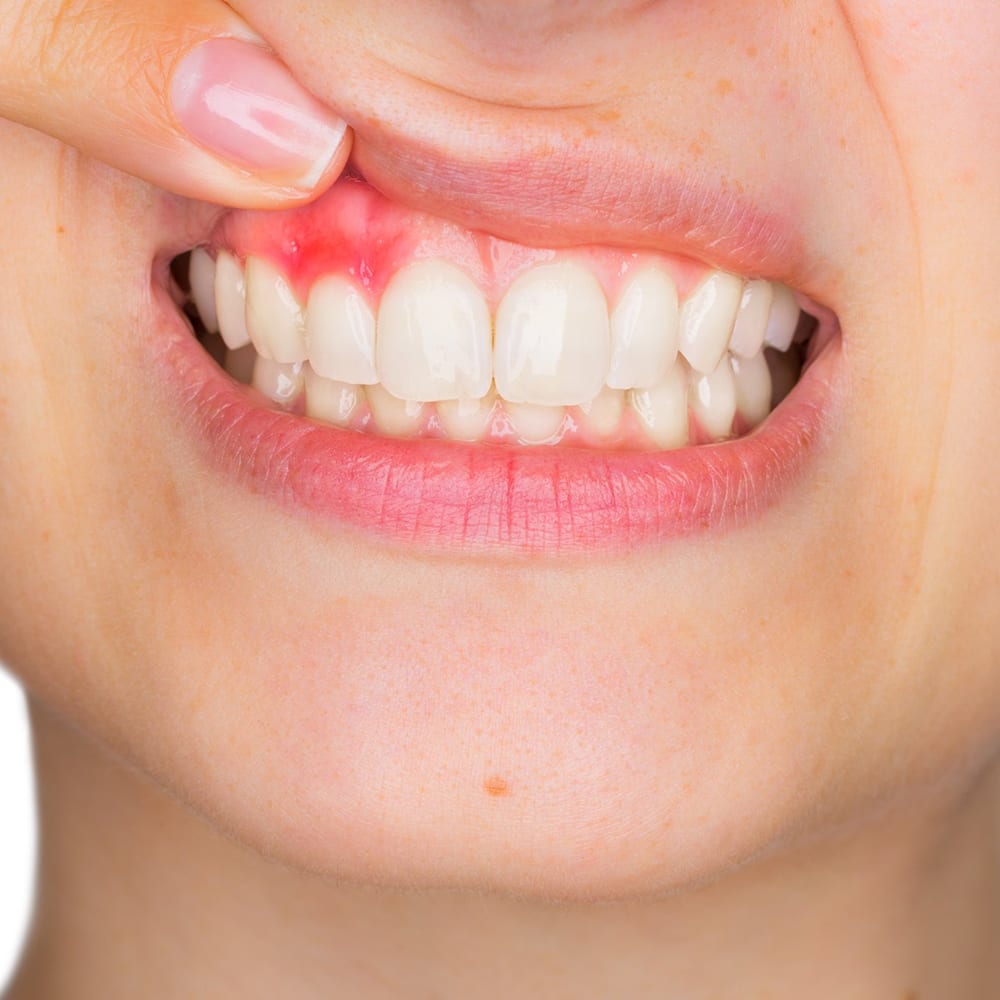
sind die typischen Symptome einer Parodontitis. Im Anfangsstadium verläuft diese jedoch meist vollkommen schmerzlos und wird deswegen häufig viel zu spät bemerkt. Durch frühzeitiges Erkennen der Erkrankung und die richtige Therapie kann der Zahnverlust jedoch vermieden werden.
besteht einerseits aus einem gründlichen Screening, um Zahnfleischerkrankungen so früh wie möglich zu erkennen, und andererseits aus individuell angepassten Therapiemaßnahmen.
Deswegen messen wir bei jeder professionellen Zahnreinigung Ihre Zahnfleischtaschen und haben so die Chance, rechtzeitig und richtig zu reagieren.
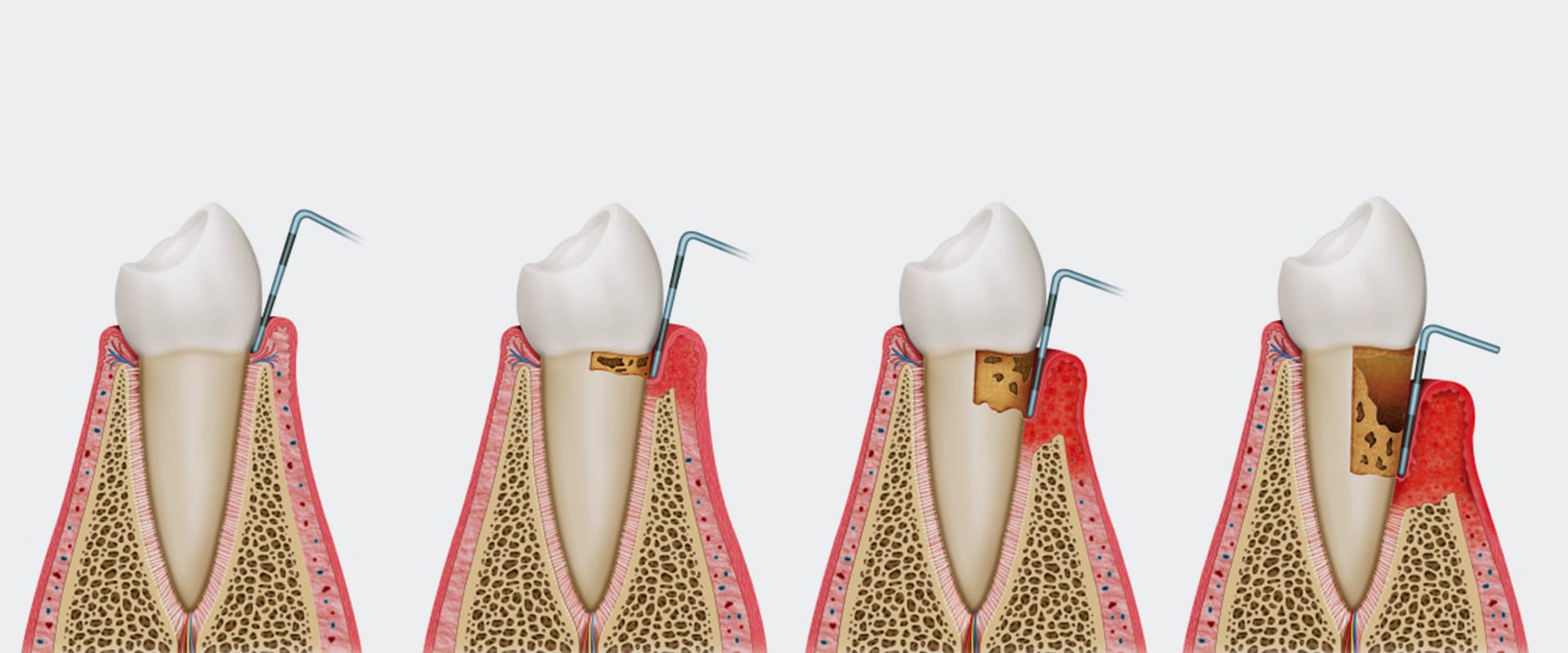

Hauptursache der Parodontitis sind Zahnbeläge und die darin enthaltenen Bakterien. Regelmäßige Prophylaxe bildet deswegen die entscheidende Grundlage für gesundes Zahnfleisch.
Da das standardmäßige Leistungsangebot der meisten Krankenkassen oft leider nicht ausreicht, empfehlen wir, gemeinsam mit Ihnen einen individuell abgestimmten Prophylaxe-Plan zu entwickeln. So gelingt ein perfektes Zusammenspiel aus täglicher Pflege zu Hause und professioneller Zahnreinigung bei uns in der Praxis.
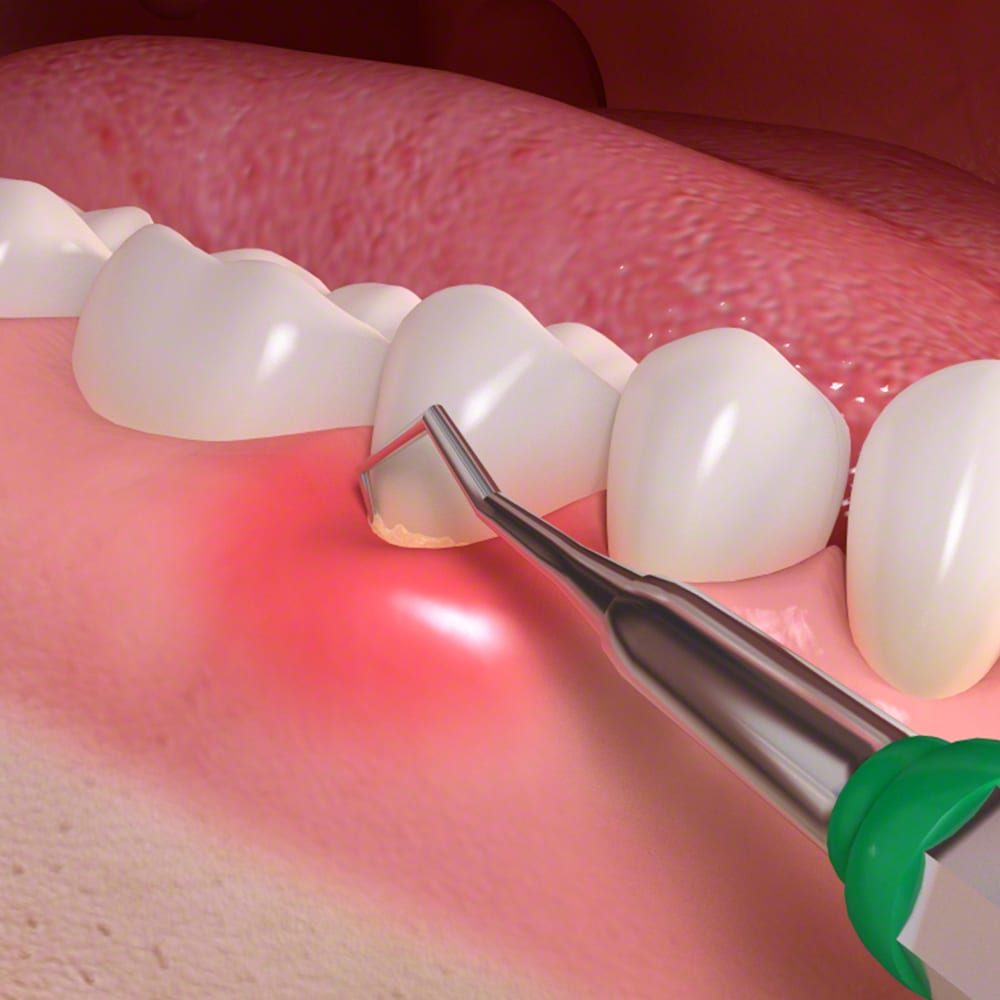
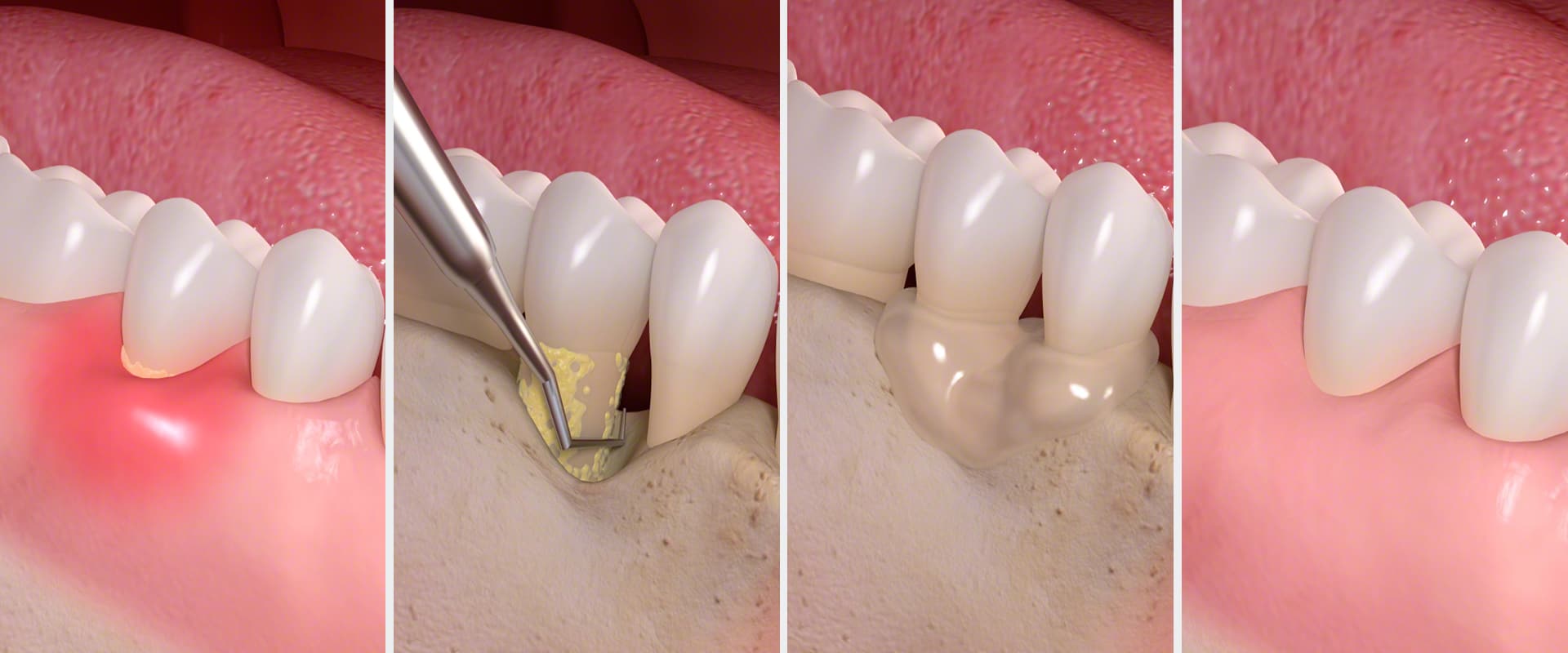
In der Regel wird eine Parodontitis durch die sogenannte „geschlossene Kürettage“ behandelt. Die Behandlung erfolgt unter Lokalanästhesie und ist vollkommen schmerzfrei. Dabei wird die Zahnoberfläche unterhalb des Zahnfleisches mit speziell dafür geeigneten Instrumenten von Zahnstein und bakteriellen Belägen gereinigt und gleichzeitig geglättet.
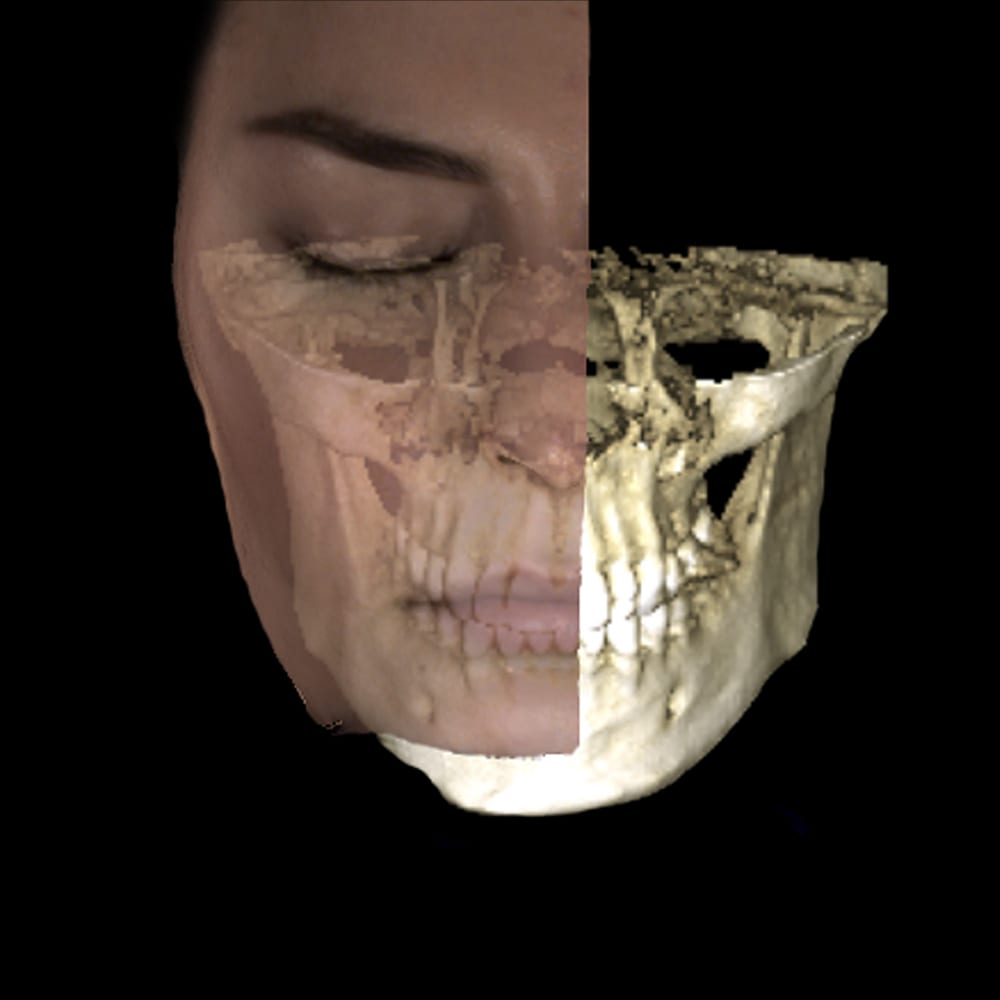
Den chirurgischen Eingriff können wir dank unseres digitalen Volumentomographen detailliert planen und die Schnittführung so minimalinvasiv wie möglich gestalten.
| Mo | 08:30 - 13:00 & 15:00 - 18:00 |
| Di & Do | 08:00 - 13:00 & 15:00 - 18:00 |
| Mi | 09:00 - 13:00 |
| Fr | 08:00 - 13:00 |
Praxisfamilie
Köhrer & Kollegen
Adolf-Flecken-Str. 10
41460 Neuss
Lückenloses Screening
Die rechtzeitige Diagnose der Parodontitis ist der entscheidende Punkt.
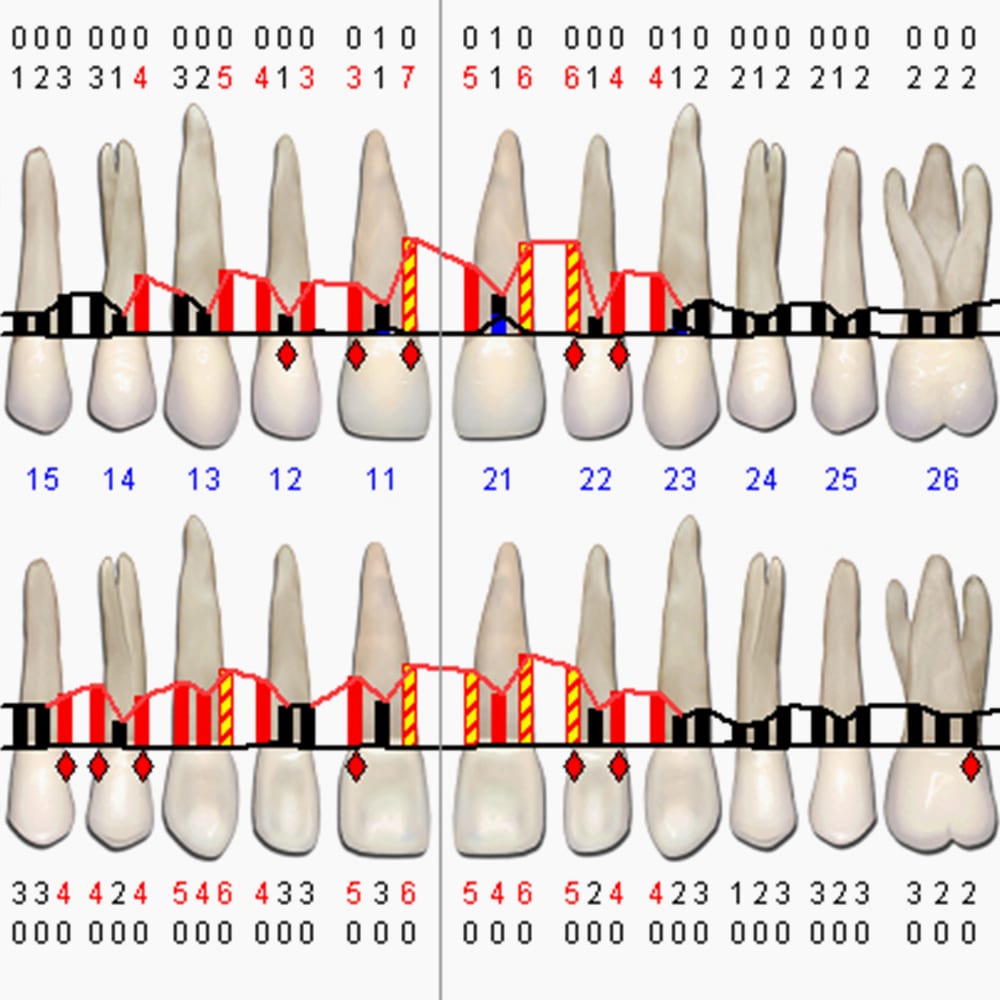
Deswegen erfolgt bei uns im Rahmen jeder Prophylaxe ein lückenloses Screening durch die Erhebung des PSI (= Parodontaler Screening Index). Dank diesem konsequenten Verfahren gelingt es uns, eine Parodontitis früh zu erkennen und optimal zu therapieren.
Intensive Nachsorge
Mindestens genauso wichtig wie die Behandlung der Parodontitis selbst sind die anschließende regelmäßige Kontrolle und die Einhaltung einer guten Mundhygiene.
Deswegen werden Sie bei uns nach abgeschlossener Parodontitis-Therapie in unser Recallsystem aufgenommen. So gewährleisten wir eine genaue Beobachtung des Krankheitsverlaufs und können gleichzeitig gemeinsam mit Ihnen eine überdurchschnittlich gute Mundhygiene etablieren.
Das Wort „Parodontium“ ist ein zahnmedizinischer Fachbegriff für den Zahnhalteapparat, welcher alle anatomischen Strukturen umfasst, die an der Verankerung des Zahns im Kieferknochen beteiligt sind.
Bei „-itis“ handelt es sich um eine lateinische Wortendung, mit der man das Vorliegen einer Entzündung ausdrückt.
Demnach versteht man unter der Krankheit Parodontitis, die im Volksmund auch oft „Parodontose“ genannt wird, eine entzündliche Erkrankung des gesamten Zahnhalteapparates, also des Zahnfleisches, der Haltefasern und des Knochens.
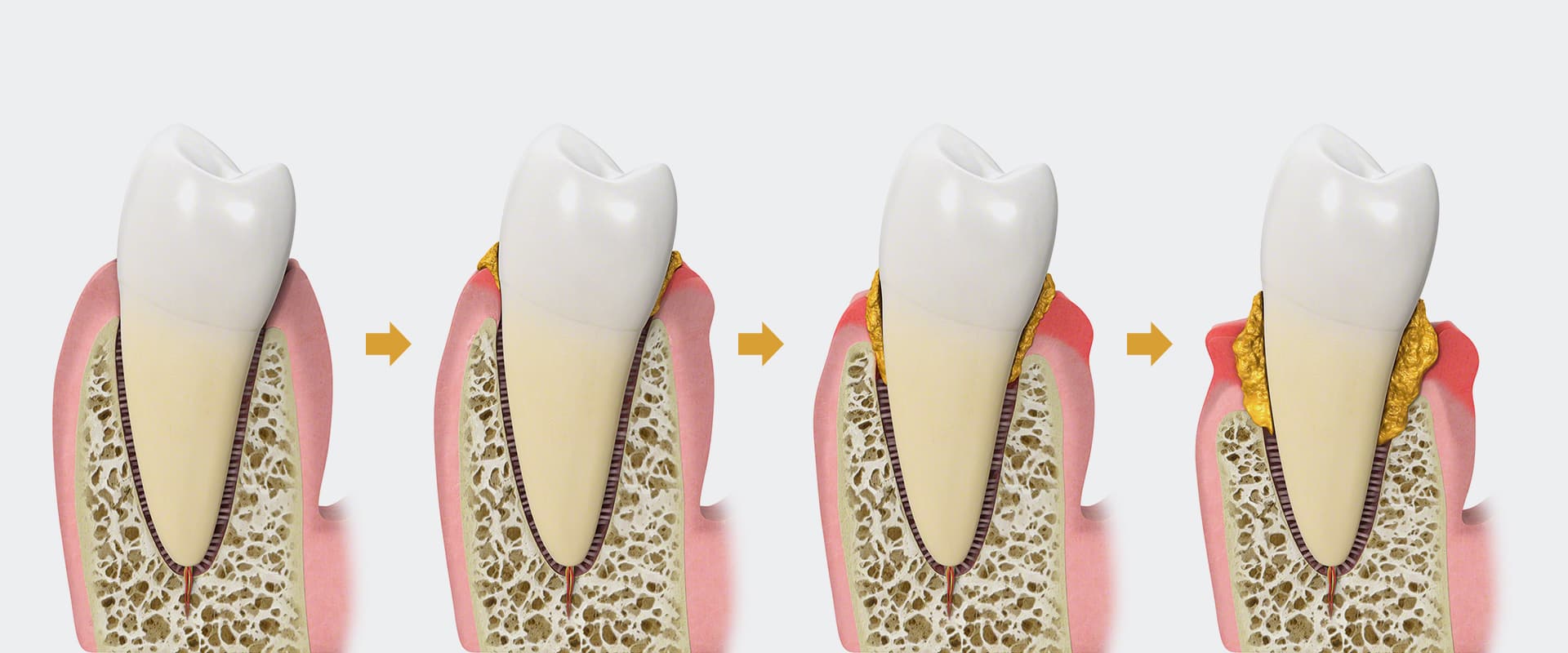
Die Gingivitis beschreibt eine Entzündung, die ausschließlich das Zahnfleisch betrifft. Sie entsteht häufig schon nach wenigen Tagen, wenn das Zähneputzen nicht regelmäßig eingehalten wird. Erkennbar ist die Gingivitis an gerötetem Zahnfleisch, das leicht zum Bluten neigt. Sobald der ursächliche Zahnbelag entfernt wird, heilt die Gingivitis vollständig aus. Besteht der Zahnbelag jedoch über einen längeren Zeitraum, so kann sich die Entzündung des Zahnfleischs auch auf den umliegenden Knochen ausweiten. Aus der Gingivitis entsteht dann die Parodontitis.
Die Hauptursache dieser bakteriell bedingten Erkrankung sind die sogenannte Plaque (= Zahnbelag) und die darin enthaltenen parodontalpathogenen Bakterien.
Durch unzureichende Reinigung der Zähne wird der zunächst weiche Zahnbelag zu Zahnstein, der das Wachstum der Plaque Richtung Zahnwurzel fördert. Es entsteht ein Spalt zwischen Zahnfleisch und Zahnwurzel, der auch als „Zahnfleischtasche“ bezeichnet wird und einen idealen Lebensraum für Bakterien darstellt. Die von diesen Bakterien produzierten Stoffwechselprodukte führen zu einer Entzündungsreaktion, der sogenannten Gingivitis (= Zahnfleischentzündung), welche sich ausschließlich auf das Zahnfleisch beschränkt. Aus dieser Gingivitis kann sich eine Parodontitis entwickeln, bei der sich die Entzündungsreaktion auf den Zahnhalteapparat ausweitet und diesen fortschreitend zerstört. Im Laufe der Erkrankung kommt es dadurch zu Zahnfleischrückgang und Lockerung der Zähne, was unbehandelt zum Zahnverlust führen kann.
Auch wenn die Plaque und die darin enthaltenen Bakterien als Hauptursache der Erkrankung gelten, gibt es darüber hinaus Risikofaktoren, die die Entstehung einer Parodontitis begünstigen bzw. den Krankheitsverlauf beeinflussen. Dies können z. B. Stoffwechselerkrankungen oder eine genetische Veranlagung sein.
Während sich eine Gingivitis typischerweise durch Zahnfleischbluten, Rötung und Schwellung des Zahnfleisches bemerkbar macht, ist der Übergang in eine Parodontitis oft unscheinbar und ihr Verlauf in den meisten Fällen schmerzfrei. Neben gelegentlichem Zahnfleischbluten kann es zu Mundgeruch, Änderung der Zahnstellung, Zahnfleischrückgang und Lockerung der Zähne kommen.
Die Diagnose der Parodontitis erfolgt beim Zahnarzt durch den sogenannten „Parodontalen Screening Index“, eine Untersuchung, bei der die Zahnfleischtaschentiefen der Zähne gemessen und dokumentiert werden. Zusätzlich erfolgt oftmals die Erstellung von Röntgenbildern, wodurch sich der Schweregrad der Erkrankung eindeutig beurteilen lässt. Daher legen wir bei unserem Recallsystem so viel Wert auf die regelmäßige Kontrolle Ihrer Zahnfleischtaschen.
Laut der vierten Deutschen Mundgesundheitsstudie (DMS IV), die als angesehene oralepidemiologische Bestandsaufnahme innerhalb von Deutschland gilt, leiden unter den Erwachsenen 52,7 % unter einer mittelschweren und 20,5 % unter einer schweren Form der Parodontitis. Demnach ist in Deutschland durchschnittlich jeder zweite Erwachsene betroffen, was die Parodontitis zu einer der häufigsten Infektionskrankheiten der Mundhöhle macht.
Männer und Frauen sind gleichermaßen von der Parodontitis betroffen und erkranken typischerweise nach dem 30. Lebensjahr. Jedoch können in seltenen Fällen, gerade beim Vorliegen einer aggressiven Form der Parodontitis, auch Jugendliche betroffen sein.
Als allgemeine Risikofaktoren gelten neben einer genetischen Prädisposition außerdem schlechte Mundhygiene, Stress, manche Allgemeinerkrankungen, immunsuppressive Medikamente und vor allem das Rauchen.
Da es sich bei der Parodontitis um eine chronische Krankheit handelt und zurzeit noch keine Möglichkeit besteht, die Erkrankung vollständig zu heilen, besteht das Haupttherapieziel darin, eine bestehende Parodontitis zum Stillstand zu bringen und einen möglichst entzündungsfreien Zustand aufrechtzuerhalten. Grundlage der Behandlung ist dabei die vollständige Beseitigung der verursachenden bakteriellen Plaque und die Anleitung des Patienten zu einer überdurchschnittlich guten Mundhygiene.
Konservative Therapie:
In den meisten Fällen gliedert sich die konservative Behandlung in zwei zeitlich nah aufeinanderfolgende Termine, einen für den Oberkiefer und einen für den Unterkiefer, und erfolgt unter Lokalanästhesie. Mit speziellen Instrumenten wird zunächst die Plaque ober- und unterhalb des Zahnfleischs entfernt und anschließend die Wurzeloberfläche der Zähne geglättet. So lässt sich einerseits die Entzündungsursache beheben und andererseits die erneute Anlagerung von Plaque vermeiden.
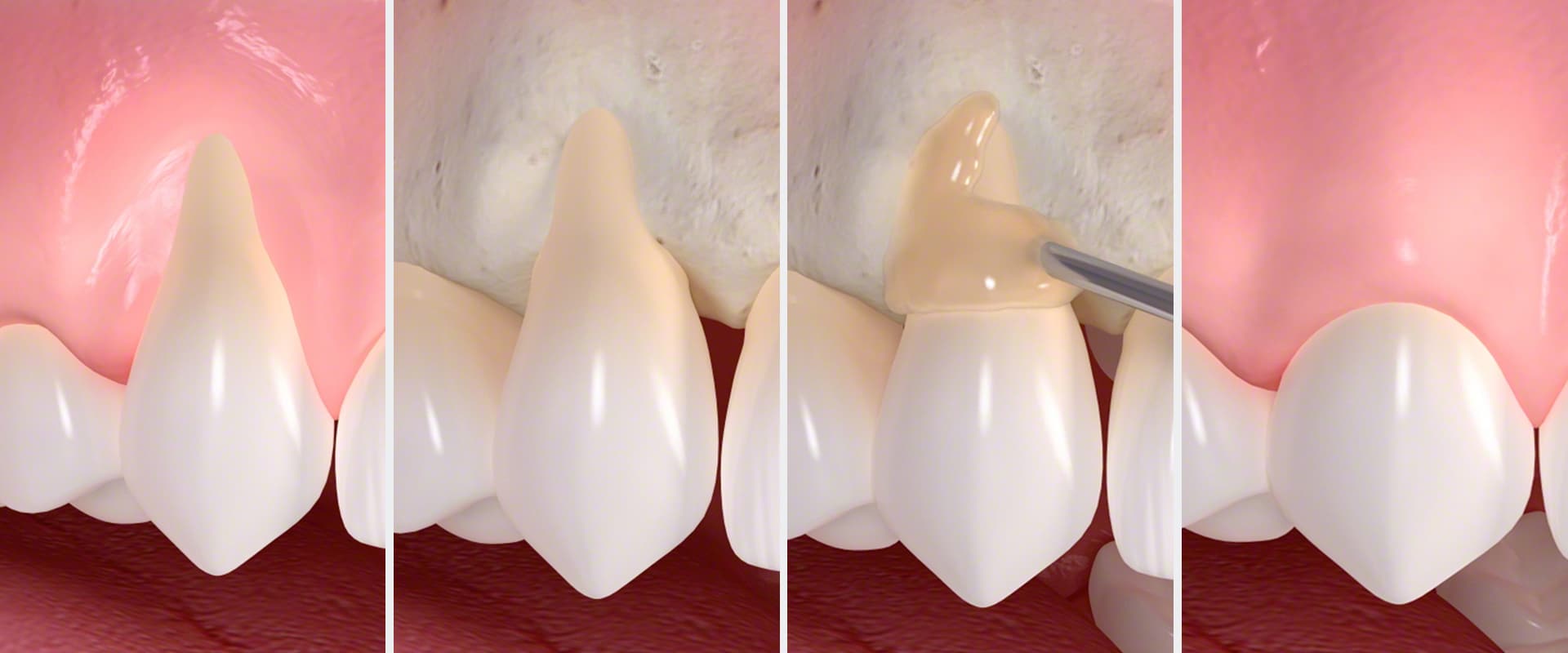
Chirurgische Therapie:
Liegen bereits größere Knochendefekte vor, bei denen eine konservative Therapie nicht den gewünschten Behandlungserfolg verspricht, besteht die Möglichkeit eines chirurgischen Eingriffes. Spezifisch für jeden Knochendefekt wird zunächst durch minimalinvasive Schnittführung das Zahnfleisch mobilisiert. Unter direkter Sicht wird die bakterielle Plaque von der Wurzeloberfläche des Zahnes entfernt und gleichzeitig die Wurzeloberfläche geglättet. Das stark vermehrte Narbengewebe wird entfernt, damit sich das gesunde Zahnfleisch wieder an den Zahn anlegen kann. Zusätzlich können bei Bedarf Knochendefekte mit biokompatiblem Knochenersatzmaterial aufgefüllt und mit speziellen Membranen abgedeckt werden. Häufig werden auch Schmelzmatrixproteine aufgebracht, die in vielen Studien eine wesentliche Verbesserung des Heilungsverlaufs zeigen. Anschließend wird das Zahnfleisch wieder vernäht.
Nein, da wir die gesamte Behandlung unter Lokalanästhesie durchführen. Nach der Behandlung, wenn die Wirkung der Betäubung nachgelassen hat, kann es sein, dass das Zahnfleisch für ein bis zwei Tage etwas empfindlich ist.
Ebenfalls kann es dazu kommen, dass die Zähne nach einer Zahnfleischbehandlung etwas empfindlicher auf Kälte reagieren. Das liegt daran, dass entzündetes und geschwollenes Zahnfleisch größere Anteile des Zahnes bedeckt. Wenn das Zahnfleisch nach der Behandlung ausheilt, geht auch die Schwellung zurück, wodurch die temperaturempfindlichen Zahnhälse freigelegt werden können. In den meisten Fällen lässt die Kälteempfindlichkeit schnell wieder nach. Falls nicht, kann das Problem mithilfe spezieller Lacke behoben werden.
Das muss in jedem Patientenfall individuell bestimmt werden und ist von vielen Faktoren abhängig. Eine besonders wichtige Rolle spielt hierbei die häusliche Mundhygiene. Deswegen empfehlen wir, nach einer Zahnfleischbehandlung regelmäßig zur professionellen Zahnreinigung in die Praxis zu kommen. Dabei können wir gemeinsam mit Ihnen Ihre Mundhygiene kontrollieren und optimieren und zusätzlich den Krankheitsverlauf intensiv beobachten. So kann das erstmals erreichte Behandlungsergebnis oft lange Zeit bewahrt und die Notwendigkeit einer weiteren Zahnfleischbehandlung reduziert werden.
Gesetzliche wie private Krankenversicherungen übernehmen meist die Kosten für die eigentliche Zahnfleischbehandlung. Die gesetzliche Krankenversicherung schreibt eine professionelle Zahnreinigung vor Beginn der Zahnfleischbehandlung vor. Diese Kosten sind vom Patienten zu tragen. Sind jedoch auch Implantate von der Behandlung betroffen, so müssen gesetzlich versicherte Patienten diese Kosten privat zahlen. Sinnvolle Zusatztherapien wie der Einsatz von Schmelzmatrixproteinen, Membrantechniken sowie Knochenaufbauten muss der Patient privat tragen. Zusammen mit Ihnen planen wir die Therapie und besprechen alle möglichen Therapien und Kosten.
Nach der Zahnfleischbehandlung kommt es zu einer Reparatur des Zahnhalteapparats, wodurch sich das Zahnfleisch wieder fester um den Zahn schließt und gering gelockerte Zähne erneut fest werden. Knochen, der jedoch einmal verloren gegangen ist, kann nur mit extrem hohem Aufwand wieder regeneriert werden. Deswegen ist es so wichtig, die Erkrankung so früh wie möglich zu erkennen und zu behandeln.
Spricht die Parodontitis nicht ausreichend auf die geschlossene Therapie an oder besteht von Beginn an ein sehr starker Knochenabbau, so kann ein chirurgischer Eingriff notwendig sein. Dieser erfolgt vollkommen schmerzfrei unter Lokalanästhesie.
Wissenschaftliche Studien haben gezeigt, dass zwischen der Parodontitis und einigen Allgemeinerkrankungen Wechselwirkungen bestehen. So hat z. B. ein schlecht eingestellter Diabetes mellitus negative Auswirkungen auf die Parodontitis-Therapie und umgekehrt. Ebenso erhöht sich für Patienten mit einer Parodontitis das Risiko, an Arteriosklerose zu erkranken. Deswegen ist es umso wichtiger, eine Parodontitis früh zu erkennen, zu behandeln und die allgemeinmedizinischen Bedingungen zu beachten.
Am wichtigsten ist das Einhalten einer guten Mundhygiene. Hierbei ist vor allem auch auf die Reinigung der Interdentalräume, d. h. der Bereich zwischen den Zähnen, zu achten.
Wir empfehlen neben der Verwendung einer elektrischen Zahnbürste mit rundem Borstenkopf zusätzlich die Benutzung passender „Zwischenraumbürstchen“.
Bestehen bei Ihnen bekannte Risikofaktoren, so sollten diese, wenn möglich, vermindert werden (z. B. aufhören zu rauchen, empfohlene Zuckerwerte bei Diabetes mellitus einhalten).
"Ölziehen" als Parodontose-Behandlung und Vorsorge kann ebenfalls helfen. Zum Ölziehen kann man entweder ein normales Basisöl verwenden, also Sonnenblumenöl, Sesamöl, Leinöl, Weizenöl, Kokosöl oder Olivenöl. Jedes Öl hat seine Vor- und Nachteile. Noch besser ist es, wenn man ein spezielles Mundöl zum Ölziehen verwendet. Dies hat den Vorteil, dass neben einem Basisöl noch weitere biaoaktive Substanzen (wie ätherische Öle) enthalten sind, die zusätzlich eine positive Wirkung auf den Mundraum haben.
In wissenschaftlichen Studien zeigten sich familiäre Häufungen bei der Erkrankung an Parodontitis. Sind also in Ihrer Familie mehrere Mitglieder betroffen, besteht das Risiko, dass auch Sie an Parodontitis erkranken können. Daher müssen Sie besonders viel Wert auf Vorsorge legen. Besprechen Sie eine familiäre Häufung von Zahnfleischerkrankungen mit uns – mit einem individuell auf Sie abgestimmten Prophylaxe-Plan bleiben Sie gesund!